Paralysie néonatale du plexus brachial
Mécanismes lésionnels, symptomatologie et possibilités thérapeutiques
Véritable réseau nerveux s’étendant du cou à l’aisselle, le plexus brachial est responsable de la sensibilité et de la motricité de l’ensemble du membre supérieur, depuis l’épaule jusqu’à la main.
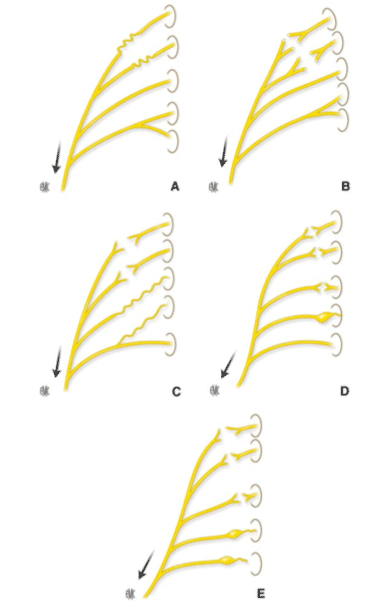
À la naissance, les fibres nerveuses constituant le plexus brachial peuvent être étirées, rompues ou avulsées de la moelle épinière, notamment lors de la délivrance de l’enfant. La paralysie en résultant peut être plus ou moins étendue en fonction de la localisation et de la sévérité des lésions.
L’équipe du CMEM vous informe de la symptomatologie pouvant vous amener à consulter, et se tient également à votre disposition pour toute demande d’information complémentaire.
Qu’est ce que la paralysie néonatale du plexus brachial ?
Le plexus brachial est l’ensemble des fibres nerveuses participant à l’innervation sensitive et motrice du membre supérieur, depuis l’épaule jusqu’à la main.
Lors de l’accouchement, notamment pendant la phase de délivrance, ces fibres nerveuses peuvent être étirées, rompues et/ou avulsées de la moelle épinière, causant une paralysie du membre supérieur d’étendue et de sévérité variables.
Retrouvées dans 0,019 à 0,15% des naissances vivantes, ces paralysies sont favorisées par certains facteurs de risque, avec notamment :
- la dystocie des épaules ;
- la position en siège ;
- une délivrance instrumentale ;
- le diabète gestationnel ;
- la macrosomie foetale.
À la différence des paralysies du plexus brachial de l’adulte, le pronostic de ses lésions pédiatriques est généralement bon, avec 75 à 92% de récupération spontanée complète.
Image : Représentation schématique d’associations lésionnelles possibles (i.e., étirement, rupture, avulsion médullaire) dans les paralysies néonatales du plexus brachial (d’après Manoukov et al., 2020 (1))
Comment faire le diagnostic d’une paralysie néonatale du plexus brachial?
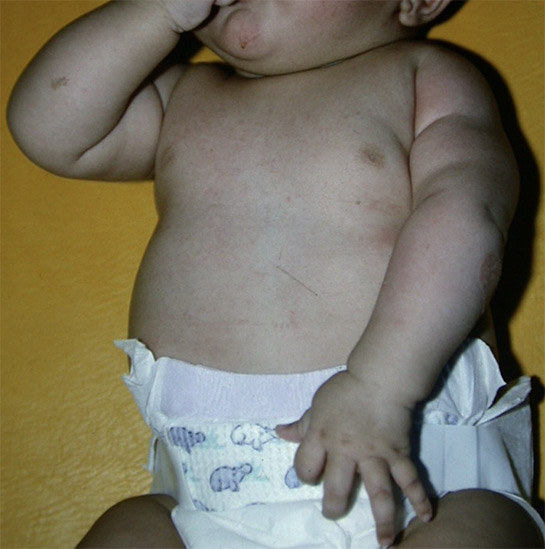
Le diagnostic d’une paralysie néonatale du plexus brachial est clinique et est généralement fait en salle de naissance, lors de l’examen clinique post-natal du nouveau-né. Il existe en effet une asymétrie des mouvements spontanés des deux membres supérieurs, avec une hypomobilité du membre atteint.
La symptomatologie d’une paralysie néonatale du plexus brachial est variable, puisqu’elle dépend du nombre de racines atteintes (i.e., nerfs issus de la moelle épinière), ainsi que de la sévérité des lésions.
4 types de paralysie
La classification de Narakas 2 permet de distinguer 4 grands tableaux cliniques de paralysie, traduisant l’atteinte sous-jacente des racines :
Type I – atteinte proximale : paralysie de l’épaule et de la flexion du coude ;
Type II – atteinte proximale étendue : paralysie de l’épaule, du coude, et de l’extension du poignet et/ou des doigts ;
Type III – atteinte complète : paralysie complète du membre supérieur ;
Type IV – atteinte complète avec syndrome de Claude Bernard-Horner : paralysie complète du membre supérieur avec symptomatologie oculaire (i.e., ptosis, myosis, énophtalmie).
En plus de ces 4 types de paralysies les plus fréquemment retrouvés, certaines lésions n’intéressent que les racines distales et se manifestant cliniquement par une paralysie de la main et la flexion du poignet (i.e., paralysies de Klumpke-Dejerine).
Quel bilan réaliser en cas de paralysie néonatale du plexus brachial ?
En cas de paralysie néonatale du plexus brachial, il convient de réaliser en urgence :
- Des radiographies standards du membre supérieur: elles permettent d’éliminer le principal diagnostic différentiel de ces paralysies, que sont les fractures néonatales du membre supérieur (e.g., fracture de clavicule, fracture de l’humérus)
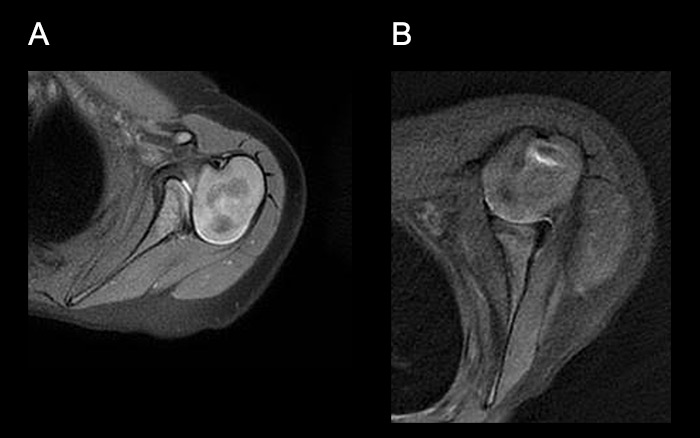
A distance et uniquement à visée pré-opératoire (i.e., en cas d’absence de récupération spontanée), il convient de réaliser :
- Une Imagerie par Résonance Magnétique (IRM) du plexus brachial : elle permet d’évaluer le type de lésion (i.e., étirement, arrachement) ainsi que leur localisation.
- Des radiographies de thorax de face en inspiration et expiration: elles permettent d’éliminer une éventuelle paralysie diaphragmatique associée.
Compte tenu de son caractère invasif et peu contributif, l’électroneuromyogramme (ENMG) n’est pas systématique dans les paralysies néonatales du plexus brachial.
Quelles sont les possibilités thérapeutiques en cas de paralysie néonatale du plexus brachial ?
Il convient de mettre en place précocement une rééducation par kinésithérapie afin de maintenir la souplesse des différentes articulations affectées. De plus, il est primordial de montrer aux parents des manœuvres posturales afin qu’ils puissent réaliser une auto-rééducation pluriquotidienne.
En cas de récupération incomplète, des traitements médicaux peuvent être proposés, avec notamment des injections de Toxine Botulique afin de :
- Favoriser le rééquilibrage des forces des groupes musculaires antagonistes ;
- Limiter les phénomènes de co-contractions musculaires.
Par ailleurs, en l’absence de récupération, des chirurgies nerveuses doivent être envisagées précocement afin de réanimer les nerfs paralysés; celles-ci comprennent :
- Des libérations nerveuses
- Des greffes nerveuses
- Des transferts nerveux
Enfin, des chirurgies palliatives peuvent être envisagées à distance (3), en fonction de la récupération observée à la suite de la chirurgie nerveuse, avec notamment :
- Des transferts musculo-tendineux
- Des transferts musculaires libres (i.e., lambeaux libres fonctionnels)
- Des chirurgies osseuses (e.g., ostéotomies de réaxation, arthrodèses)
Il est essentiel d’effectuer un suivi prolongé de ces paralysies, et cela tout au long de la croissance. En effet, chez ces jeunes enfants dont le potentiel de croissance est très important, les déséquilibres musculaires résultant de la paralysie peuvent engendrer des troubles de croissance ostéo-articulaires qu’il convient de prendre en charge précocement afin de les corriger et de limiter leur impact fonctionnel.
Références :
1) Manoukov Y, Fitoussi F, Le Hanneur M. Réparation du plexus brachial néonatal: techniques et indications. EMC-Techniques Chirurgicales – Orthopédie et Traumatologie. 2021 Aug 1;13(3):1-3.
https://www.em-consulte.com/article/1417891/
2) Narakas AO. Lesions found when operating traction injuries of the brachial plexus. Clin Neurol Neurosurg. 1993;95 Suppl:S56-64. doi: 10.1016/0303-8467(93)90037-h. PMID: 8467598.
https://pubmed.ncbi.nlm.nih.gov/8467598/
3) Allard R, Fitoussi F, Azarpira MR, Bachy M, Grimberg J, Le Hanneur M. Shoulder internal rotation contracture in brachial plexus birth injury: proximal or distal subscapularis release? J Shoulder Elbow Surg. 2021 May;30(5):1117-1127. doi: 10.1016/j.jse.2020.08.001. Epub 2020 Aug 25. PMID: 32853791.
https://pubmed.ncbi.nlm.nih.gov/32853791/
POSER VOTRE QUESTION SUR LA PARALYSIE NÉONATALE DU PLEXUS BRACHIAL
Nos chirugiens vous répondent
Une prise en charge axée sur :
Une relation de proximité
Une expertise
Une prise en charge de la douleur
Un retour rapide à la mobilité

0 commentaires