Paralysie traumatique du plexus brachial de l’adulte
Anatomie, symptomatologie et possibilités thérapeutiques
Véritable réseau nerveux s’étendant du cou à l’aisselle, le plexus brachial est responsable de la sensibilité et de la motricité de l’ensemble du membre supérieur, depuis l’épaule jusqu’à la main.
En cas de traumatisme, les fibres nerveuses constituant le plexus brachial peuvent être étirées ou rompues. La paralysie en résultant peut être plus ou moins étendue en fonction de la localisation et de la sévérité des lésions.
L’équipe du CMEM vous informe de la symptomatologie pouvant vous amener à consulter, et se tient également à votre disposition pour toute demande d’information complémentaire.
Qu’est ce que le plexus brachial ?
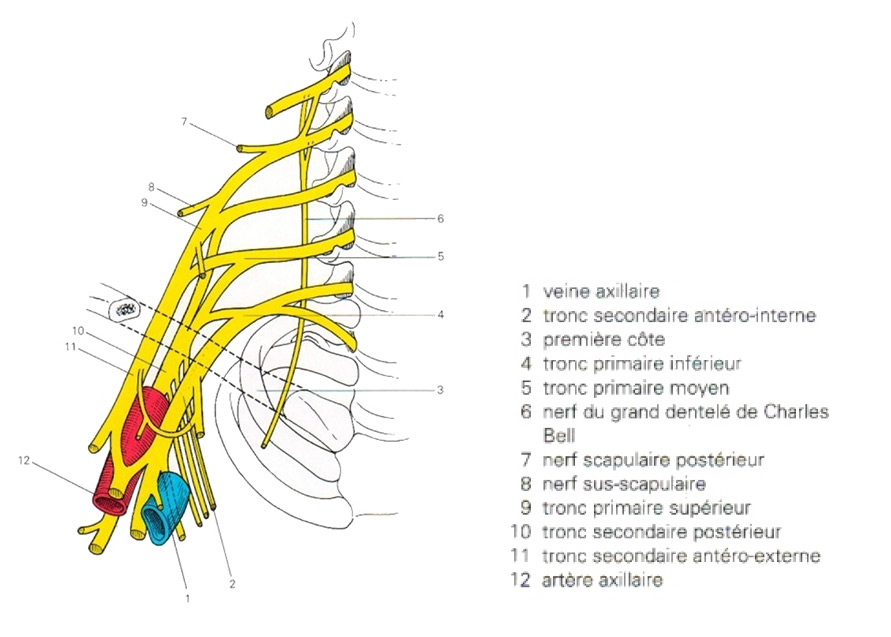
Prenant ses origines dans la moelle épinière, le plexus brachial est constitué de l’ensemble des fibres nerveuses participant ainsi à l’innervation sensitive et motrice du membre supérieur, depuis l’épaule jusqu’à la main.
Ces fibres nerveuses s’organisent en réseau, avec de proximal (i.e., cou) à distal (i.e., aisselle):
- 5 racines, cervicales et thoracique : C5, C6, C7, C8, T1
- 3 troncs primaires : supérieur, moyen, inférieur
- 3 troncs secondaires : antéromédial, antérolatéral, postérieur
- de nombreuses branches terminales
En cas de traumatisme, ces différentes structures peuvent être étirées et/ou rompues, et causer de fait un déficit moteur et/ou sensitif du membre supérieur, dont l’étendue et la sévérité varient en fonction des lésions.
Image : Représentation schématique du plexus brachial (d’après Masquelet et al., 2005)
Quels sont les symptômes d’une paralysie du plexus brachial ?
La paralysie du plexus brachial chez l’adulte résulte généralement d’un traumatisme à haute énergie impliquant la ceinture scapulaire:
- Accident de la voie publique, notamment en deux-roues : moto, scooter, vélo, trottinette…
- Traumatismes sportifs : sports de contact, sport de glisse, sports extrêmes…
- Chutes d’un lieu élevé : accidents de travail, bricolage…
- Traumatismes directs : armes à feu, armes blanches…
La symptomatologie d’une paralysie du plexus brachial est très variable, puisqu’elle est directement dépendante des structures atteintes (e.g., racines troncs, branches terminales) et également de la sévérité des lésions.
4 types de paralysie
Basée sur l’examen clinique, la classification de Narakas 3 distingue 4 types de paralysie en fonction de l’atteinte radiculaire :
Type I – atteinte proximale : paralysie de l’épaule et de la flexion du coude ;
Type II – atteinte proximale étendue : paralysie de l’épaule, du coude, et de l’extension du poignet et/ou des doigts ;
Type III – atteinte complète : paralysie complète du membre supérieur ;
Type IV – atteinte complète avec syndrome de Claude Bernard-Horner : paralysie complète du membre supérieur avec symptomatologie oculaire (i.e., ptosis, myosis, énophtalmie).
Originellement utilisée pour la description des paralysies néonatales du plexus brachial, il est important de noter que cette classification ne permet pas de décrire toutes les formes d’atteinte plexique, notamment celles impliquant les racines distales (i.e., paralysie du poignet et de la main), les troncs et/ou les branches terminales.

Quel bilan réaliser en cas de suspicion clinique de paralysie du plexus brachial ?
Une fois le diagnostic évoqué cliniquement, il est alors nécessaire de réaliser:
Un électroneuromyogramme (ENMG) des deux membres supérieurs : réalisé par un neurologue, cet examen permet de confirmer le diagnostic, d’apprécier l’étendue et la sévérité de l’atteinte, ainsi que de surveiller l’évolutivité de la paralysie dans le temps.
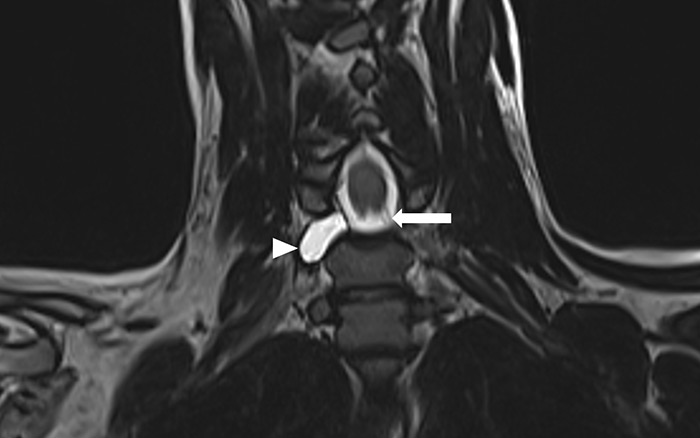
Une Imagerie par Résonance Magnétique (IRM) du plexus brachial : permet d’évaluer le type de lésion (i.e., étirement, arrachement) ainsi que leur localisation.
De plus, d’autres examens peuvent être demandés :
- Radiographies standards et tomodensitométrie (TDM) de la ceinture scapulaire : elles permettent d’éliminer d’éventuelles lésions osseuses associées.
- Angio-TDM ou angio-IRM du membre supérieur : elles permettent d’éliminer d’éventuelles lésions vasculaires associées et de planifier d’autre part certaines interventions (e.g., lambeaux libres musculaires fonctionnels).
Quelles sont les possibilités thérapeutiques en cas de paralysie du plexus brachial ?
En l’absence de récupération spontanée, un traitement chirurgical doit être envisagé rapidement afin de réanimer les nerfs paralysés (2,3,4). Celui-ci peut comprendre :
- Des libérations nerveuses ;
- Des greffes nerveuses ;
- Des transferts nerveux ;
- Des transferts musculaires libres (i.e., lambeaux libres fonctionnels).
De plus, des chirurgies palliatives peuvent être envisagées à distance, en fonction de la récupération observée à la suite de la chirurgie nerveuse :
- Transferts musculo-tendineux ;
- Transferts musculaires libres (i.e., lambeaux libres fonctionnels) ;
- Chirurgies osseuses (e.g., ostéotomies de réaxation, arthrodèses).
Enfin, une prise en charge médico-sociale globale est à envisager précocément, avec notamment :
- Un traitement antalgique adapté, notamment en centre anti-douleur ;
- Une rééducation intensive par kinésithérapie, afin de maintenir la souplesse articulaire et de renforcer les muscles préservés et/ou réanimés ;
- Une adaptation de l’environnement personnel et professionnel, par ergothérapie ;
- Une demande de reconnaissance du handicap auprès de la Maison Départementale des Personnes Handicapées – MDPH ;
- Un reclassement professionnel, à évaluer auprès de la Médecine du travail.
Références :
1) Narakas AO. Lesions found when operating traction injuries of the brachial plexus. Clin Neurol Neurosurg. 1993;95 Suppl:S56-64. doi: 10.1016/0303-8467(93)90037-h. PMID: 8467598.
https://pubmed.ncbi.nlm.nih.gov/8467598/
2) Oberlin C, Béal D, Leechavengvongs S, Salon A, Dauge MC, Sarcy JJ. Nerve transfer to biceps muscle using a part of ulnar nerve for C5-C6 avulsion of the brachial plexus: anatomical study and report of four cases. J Hand Surg Am. 1994 Mar;19(2):232-7. doi: 10.1016/0363-5023(94)90011-6. PMID: 8201186.
https://pubmed.ncbi.nlm.nih.gov/8201186/
3) Le Hanneur M, Maldonado AA, Howe BM, Mauermann ML, Spinner RJ. « Isolated » Suprascapular Neuropathy: Compression, Traction, or Inflammation? Neurosurgery. 2019 Feb 1;84(2):404-412. doi: 10.1093/neuros/nyy050. PMID: 29529303. https://pubmed.ncbi.nlm.nih.gov/29961233/
4) Maldonado AA, Kircher MF, Spinner RJ, Bishop AT, Shin AY. Free Functioning Gracilis Muscle Transfer With and Without Simultaneous Intercostal Nerve Transfer to Musculocutaneous Nerve for Restoration of Elbow Flexion After Traumatic Adult Brachial Pan-Plexus Injury. J Hand Surg Am. 2017 Apr;42(4):293.e1-293.e7. doi: 10.1016/j.jhsa.2017.01.014. Epub 2017 Feb 27. PMID: 28249790.
https://pubmed.ncbi.nlm.nih.gov/28249790/
POSER VOTRE QUESTION SUR LA PARALYSIE DU PLEXUS BRACHIAL DE L’ADULTE
Nos chirugiens vous répondent
2 Commentaires
Soumettre un commentaire
Une prise en charge axée sur :
Une relation de proximité
Une expertise
Une prise en charge de la douleur
Un retour rapide à la mobilité

Après un accident de moto survenu en 2005 et un plexus brachial reconnu par la Mdph. Je souffre aujourd’hui même encore de beaucoup de douleurs différentes dans toute les parties du corps.
Mon médecin traitant ne semble même pas reconnaître l’importance de ma douleur et de me propose aucun autre soins qu’une camisole chimique pour traiter ma douleur et encore !
Une fibromyalgie semble être consécutive ou rajouter ou corréler à ce problème.
J’aimerais bien qu’on me donne un protocole de soins autre que du tramadol ou antidépresseurs!
Avec aussi tous les Problèmes Administratifs adjacent : 30 € de retraite. Suppression de Mon aah et dernièrement suppression complète de ma dénomination d’handicapés par la MDPH qui me dit qu’il a 68 ans. Je suis en pleine forme et que je peux retrouver un travail à mi-temps!!!!!!!!!
Je me bats tout seul contre la CAF caisse de retraite, mais Mdph et même les impôts !
Au secours
Bonjour Monsieur,
Pour une prise en charge optimale et multi modale de vos douleurs, il peut être utile de vous rapprocher du centre anti-douleur le plus proche de chez vous.
Pour une prise en charge sociale, il peut être utile de contacter un.e assistant.e de service social au sein de l’une des collectivités (e.g., commune, département) dont vous dépendez.
Bien à vous,
Dr Malo Lehanneur